柳夫义医生的科普号
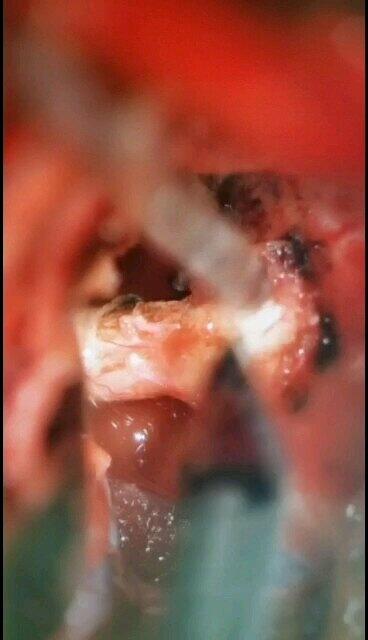
- 精选 又一例鞍结节脑膜瘤,打开视神经管,切除视神经管内最容易残留的肿瘤
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1248人已观看
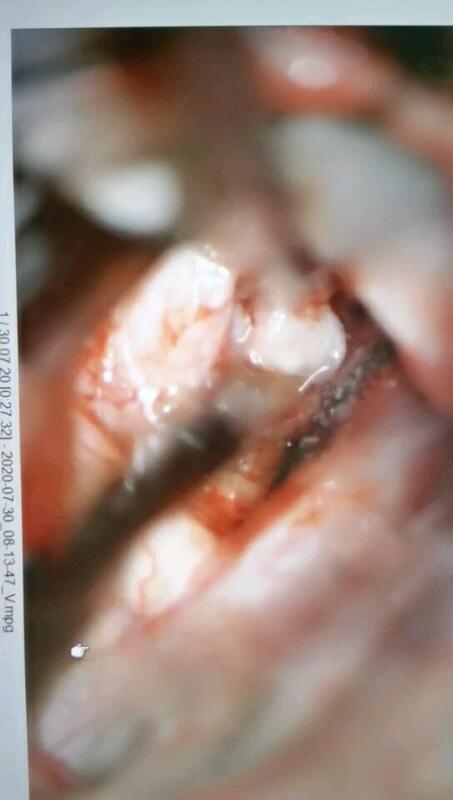
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1248人已观看 - 精选 鞍结节脑膜瘤一例
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1118人已观看
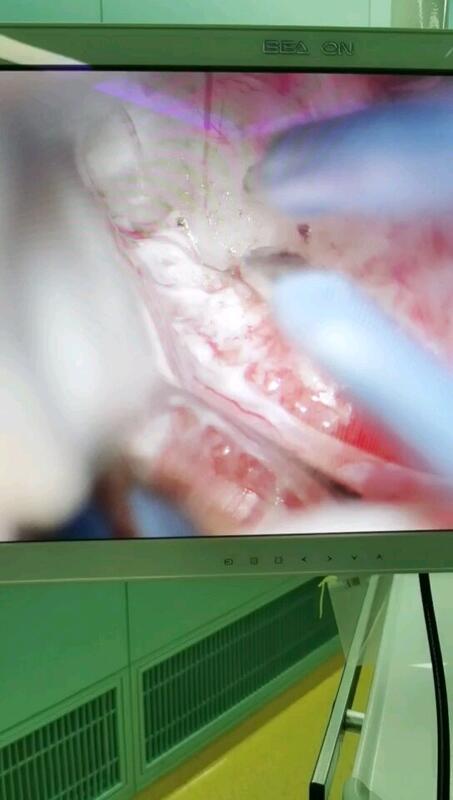
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1118人已观看 - 精选 鞍结节脑膜瘤,肿瘤虽然漂亮,却是引起病人视力下降的罪魁祸首!
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科943人已观看
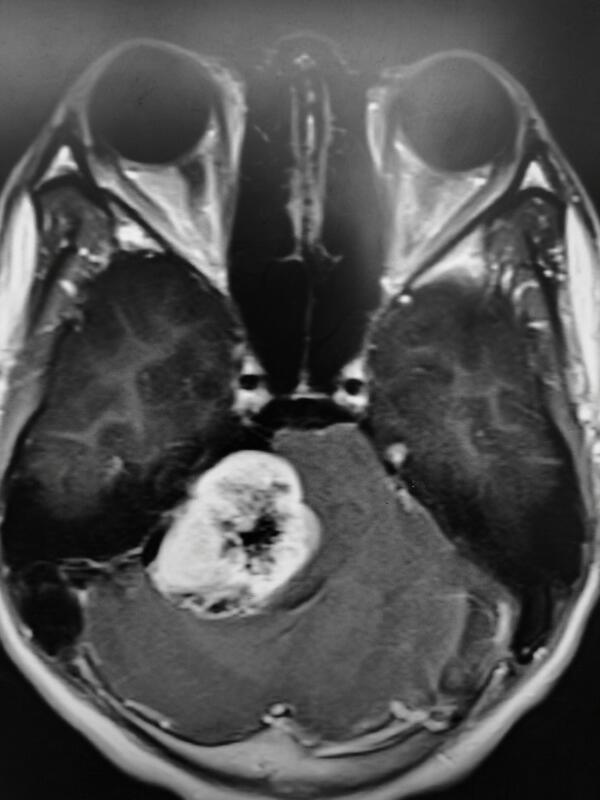
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科943人已观看 - 精选 采用术中磁共振精准切除胶质瘤(二)
前面两张图片上术中磁共振手术的实景图片,目前是浙江省唯一的MR复合手术室,位于浙江大学医学院附属第二医院滨江院区。下图是示意图: 这两例患者我们都进行了非常周密详细的术前计划,包括功能磁共振,术中导航,术中电生理检测等等。术中我们发现肿瘤质地略韧,和正常脑组织难以鉴别,在大部分切除病灶后,临近功能区的部位,我们非常小心。均采用术中磁共振检查确认切 除范围,以及残余肿瘤和功能区的位置关系,以期达到最大程度安全切除肿瘤。 病例二术中磁共振检查情况,可见岛叶仍有较多肿瘤残留,需要进一步手术切除。 两例患者术后复查均切除满意,术后没有神经功能障碍。 杭州电视台采访过程中,张建民主任对术中磁共振手术给予了很高评价,希望这项技术造福更多胶质瘤患者。 电视台采访时情景。
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1296人已读
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1296人已读 - 典型病例 16岁巨大听神经瘤
16岁男孩,巨大听神经瘤,血运丰富,历时8小时,手术效果非常好。虽然很累,谢谢孩子可以有个美好未来,值得!
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1029人已读
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1029人已读 - 医学科普 蝴蝶形胶质瘤的手术切除---浙二神外周刊(第176期)
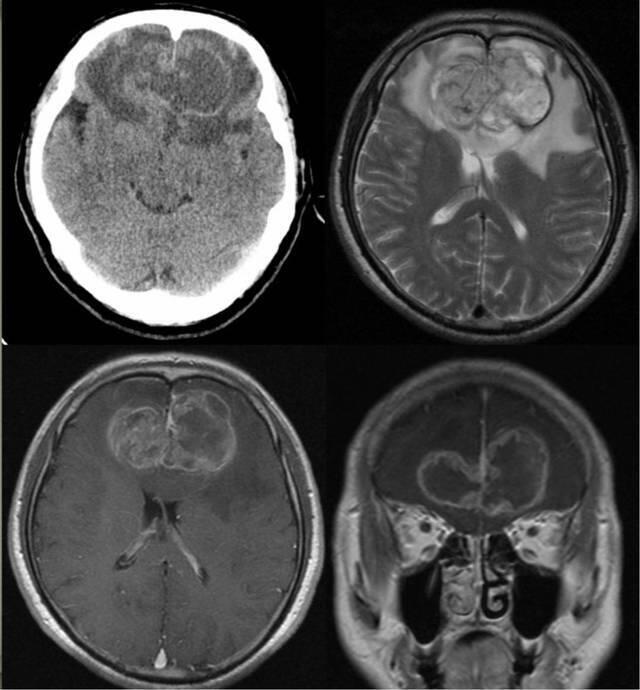
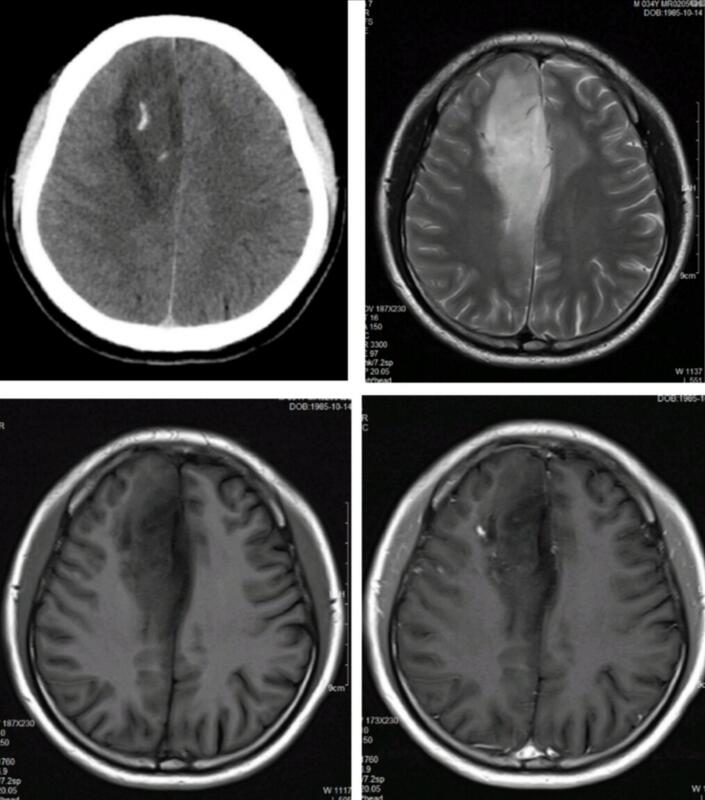
浙二神外周刊”每周病例回顾,提出最优化的临床治疗分析和随访指导意见。专业讨论意见仅代表浙二神经外科团队观点,如有不同见解,欢迎同道斧正!每期讨论病例资料及整理均为“浙二神外周刊”原创,“浙二神经外科”授权官方合作新媒体《神外资讯》发布 病史简介 患者,男,60岁,因“性格改变3月,加重1周”入院 患者入院前3月来无明显诱因下逐步出现性格改变,主要表现为寡言少语,不关心家人。近1周上述情况明显加重,伴有言语错乱。当地医院就诊行头颅CT及MRI检查发现颅内占位病变(图1),为求进一步治疗来浙医二院就诊,门诊以“双额叶胶质瘤”收入院。 既往体健,否认高血压、糖尿病及心脏病史。 入院查体: 神清,精神软,反应迟钝,应答欠切题,查体配合欠佳,双侧瞳孔等圆等大,直径3.0mm,光反灵敏,四肢肌张力正常,四肢体肌力5级,病理征阴性。 入院初步诊断: 蝴蝶形胶质瘤 图1. 头颅CT提示双侧额叶占位病变,水肿及占位效应明显。MRI检查提示病变累及双侧额叶和胼胝体,T2WI显示病变周围水肿明显,T1WI增强提示肿瘤明显不均匀强化。 诊疗经过 入院后完善术前常规准备,在全麻行左额开颅切除肿瘤。左侧额叶累及范围较大,所以选择左侧入路,为便于显露胼胝体等中线结构,骨瓣达中线。切除额叶部分肿瘤后沿纵裂分离肿瘤与胼缘动脉和胼周动脉的粘连,显露同侧扣带回和胼胝体,打开左侧侧脑室,定位尾状核头、室间孔等重要结构,进一步切除肿瘤。尾状核头表面及核团内部富含血管,形状和高级别胶质瘤容易混淆,因此术中确定尾状核头十分重要(图2)。予手术全切肿瘤。 图2. 手术切口如左图示,左额开颅,虚线为骨瓣范围,中间达中线;中图所示为左额部分肿瘤切除减容后沿大脑镰显露胼缘动脉及扣带回、胼胝体。左图为打开左侧脑室额角,定位尾状核头、室间孔。图中可见尾状核头表面布满血管,类似“草莓”,这是尾状核头的特点。室间孔后上方的粗大血管为透明隔静脉。 术后早期患者症状无加重,仍表现为淡漠和轻微言语混乱;术后3月淡漠及言语混乱基本恢复正常,轻微性格改变。术后MRI提示肿瘤全切,术后病理提示为胶质母细胞瘤(图3)。 图3. 术后早期CT及MRI复查提示肿瘤全切,病理提示为胶质母细胞瘤。 术后患者接受了标准剂量的放疗和替莫唑胺化疗。术后2年常规复查发现右额新发病灶,考虑肿瘤复发,随再次入院手术切除复发病灶,病理证实为复发胶质母细胞瘤,术后患者恢复良好,再次接受了标准剂量的替莫唑胺化疗。目前患者已随访3年,一般情况良好(图4)。 图4. 术后2年右侧额叶新发一病灶,手术病理证实为胶质母细胞瘤复发。 讨论 颅内蝴蝶形肿瘤是基于影像学形态提出的一种描述性概念,最常见的病理类型是淋巴瘤和胶质母细胞瘤,其他病理类型如低级别胶质瘤和转移瘤也有报道[1]。蝴蝶形胶质母细胞瘤(bGBM)较之普通形态的胶质母细胞瘤(GBM)往往恶性程度更高,病情进展快,预后更差[2-4]。但bGBM和普通GBM的本质区别尚不清楚,其基因突变的差异也未见报道。弥漫中线胶质瘤(H3B27M突变型)多见于儿童和年轻患者,常见部位是脑干脊髓和丘脑。bGBM作为一种中线部位的高级别胶质瘤,和弥漫中线胶质瘤的关系尚不清楚,文献中也缺乏关bGBM 中H3B27M突变的报道[5]。 既往对于bGBM选择手术切除或穿刺活检尚有一定的争议[4]。来自霍普金斯医院一项回顾性研究分析总结了2007年至2012年间329例新诊断的胶质母细胞瘤(GBM)中,48例为蝴蝶型胶质瘤(bGBM)其中29例手术切除,19例穿刺活检。该项研究显示[3]: 1)bGBM较之普通GBM预后更差; 2)bGBM手术切除患者较之活检患者生存期更长; 3)切除范围大于65%的患者生存期更长。 另一项来自来自UCSF的研究回顾分析了2004年至2014年10年间1746例GBM,其中39例为bGBM,25例手术切除,15例穿刺活检。多因素分析研究发现手术切除结合放疗和化疗是最好的治疗方案,患者获益最大[6]。最近加拿大卡尔加里大学医院也报道类似的研究,该研究回顾分析了764例GBM中的29例bGBM病例资料,结论也是手术切除的患者获益最大[7]。这些研究为手术切除bGBM提供了强有力的依据。但由于bGBM累及双侧半球且位置深在,与深部重要功能核团关系密切,手术切除不当往往引起很严重的术后并发症,如严重的情感障碍、无动性缄默甚至偏瘫、昏迷。因而患者从手术切除中获益的前提是不显著增加神经功能障碍的基础上最大程度切除肿瘤[3,6-8]。 结合本例患者我们主要探讨一下累及胼胝体前部及双侧额叶这种最常见类型bGBM的手术切除策略和技术要点: 首先,应避免同时切除双侧额叶皮层,bGBM病变往往累及双侧额叶,但手术应从一侧进行,避免双侧额叶皮层损伤;双侧额叶皮层损伤往往引起严重的情感障碍和行为改变。 其次,是术中注意保护扣带回、胼胝体、穹窿等边缘系统组织结构。额叶内侧皮层、扣带回及其深部纤维是默认模式网络(The Defalt Model Network,DMN)的重要结构,如手术损伤双侧扣带回往往引起术后严重的无动性缄默。此外胼胝体膝部下方的皮层及深部伏隔核与大脑的奖赏一系统密切相关,术中应避免损伤以免引起严重的并发症。 经过解剖研究结合术者的经验,作者提出的手术技术要点如下: 1)根据病变累及额叶范围选择单侧入路(相同情况下优先选择右侧入路); 2)切除同侧的部分肿瘤后定位胼胝体及其膝部,并进入侧脑室确定尾状核头、室间孔,进而确定肿瘤切除的范围, 3)沿胼胝体切除侵犯对侧半球的肿瘤,切除对侧肿瘤过程中务必注意扣带回及其深部白质纤维的保护; 4)手术中注意胼胝体膝部下方皮层及深部核团的保护(图5)。 图5. 右侧入路切除累及双侧额叶和胼胝体的蝴蝶形肿瘤的解剖图谱:后首先沿大脑镰切除部分肿瘤获得显露空间,分离显露同侧胼缘动脉和扣带回,继续线路胼胝体并向外侧进入侧脑室额角,定位胼胝体膝部、尾状核头、室间孔等重要解剖结构,进而判断穹窿、前联合、伏隔核等重要结构的位置,确定肿瘤切除的范围。切除同侧额叶肿瘤及累及胼胝体肿瘤后进入对侧侧脑室,定位对侧扣带回、尾状核头,如肿瘤侵犯对侧额叶较多,可对侧额叶内侧皮层造瘘切除额叶深部病变,注意保护对策扣带回及深部白质纤维。
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1845人已读
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1845人已读 - 媒体报道 佳作赏析|柳夫义医师获中国医师协会神外手术视频展播秀新锐组最佳人气奖--浙二神外周刊(第151期)
浙二神外周刊”每周病例回顾,提出最优化的临床治疗分析和随访指导意见。专业讨论意见仅代表浙二神经外科团队观点,如有不同见解,欢迎同道斧正!每期讨论病例资料及整理均为“浙二神外周刊”原创,“浙二神经外科”授权官方合作新媒体《神外资讯》发布,其他网络媒体转载,请务必注明出处! 提示 “浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。 前言 在上月初山东济南召开的中国医师协会神经外科分会全国年会上,举办了第一届中国医师协会“神外手术视频展播秀”。本次展播秀分全国顶级名家的大师,中流砥柱的栋梁和中青年医师的新锐三个组,共有100多个手术视频通过初审,争夺最后15个每组各5个的决赛大奖。共有50家医院的医师参赛,其中入围新锐组的选手34位。浙江大学医学院附属第二医院神经外科青年医师柳夫义副主任医师凭借一例“复杂蝶岩斜脑膜瘤手术”获得新锐组最佳人气奖。 浙江大学医学院附属第二医院神经外科在张建民主任的带领下各个亚专业方向得到长足的发展:脊柱、功能、内镜等新兴的亚专业方向在短期内达到国内一流水平;传统的强势学科血管、创伤、肿瘤和颅底更是锐意进取,不断攀登新的高峰。 特别一提的是,张建民主任非常重视人才梯队的建设,尤其是对年轻医师的精心培养,现在逐渐到了收获的季节。在今年5月江西南昌召开的第八届世界华人神经外科学术大会上,洪远副主任医师凭借一例高难度的“神经内镜下经鼻-斜坡-齿状突入路切除腹侧型枕骨大孔区脑膜瘤”获得2018全国青年医师“齐柏林杯”神经内镜手术视频大赛唯一的特等奖。充分体现科室一大批年轻医师已逐步崭露头角。 现将柳夫义医师获奖手术视频及PPT分享给大家。(详见网络)
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1091人已读
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1091人已读 - 媒体报道 佳作赏析丨浙医二院神经外科柳夫义副主任医师获第五季“RCRC动脉瘤精准夹闭大赛”银奖
在刚刚结束的中华医学会神经外科学分会第十七届全国年会上,公布了第五季“Right Clip, Right Clipping(RCRC)动脉瘤精准夹闭大赛”总决赛获得金银奖的获奖选手名单,浙医二院神经外
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1508人已读
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1508人已读 - 典型病例 采用术中磁共振精准切除胶质瘤(一)
昨天和张建民主任一起在杭州电视台录制了一期健康节目,主题是低级别胶质瘤的精准治疗。 首先给大家展示两个病例: 病例一 30岁男性患者,因“反复头痛头昏一年,加重1一周”检查发现颅内占位病变。考虑低级别胶质瘤。 术前的影像检查资料如下图所示: 病例二 男性,19岁,2周前突发肢体抽搐一次,检查发现颅内占位。 以上两例患者都是年轻患者,早期往往没有明显症状,或因为头痛头昏等非特异性症状检查发现,或因为轻微外伤检查偶然发现。肢体抽搐应该是比较容易引起注意的症状。通过CT MR检查,这类疾病诊断并不困难。 这类影像学特点一般考虑低级别胶质瘤,胶质瘤是颅内最常见的原发肿瘤,俗称脑癌,根据病理分级,可分为I-IV级;I级为良性,多见于青少年及儿童;II级为低度恶性,称为低级别胶质瘤;III级以上一般恶性程度较高,称为高级别胶质瘤。 治疗上,胶质瘤以手术治疗为主,辅以术后放疗和化疗,以及近年来的靶向治疗和免疫治疗。手术治疗的原则是尽量保全神经功能的基础是最大限度切除肿瘤 I级病灶切除后可治愈,多位于小脑或颞叶,预后较好。高级别胶质瘤因为恶性程度高,术后极易复发,预后不良。 手术难点要点:对于手术医生而言,其中最富有挑战的当属前面两例为特征的低级别胶质瘤。这类患者往往比较年轻,术前往往没有任何神经功能功能障碍,但这些病灶往往弥漫浸润生长,往往侵袭岛叶 胼胝体 扣带回等边缘系统,早期往往没有明显症状。发现时往往病灶范围已在颅内广泛侵润生长。这些病灶累及的部位在解剖和功能上是可以切除的,但病灶周围的解剖结构往往又是极为重要的功能区(可在屏幕上示意讲解),因而精准定位并鉴别肿瘤和正常脑组织极为关键和重要。 术中精准定位的方法主要依靠一下几种方法:1)术者经验:术者可根据术前MR影像显示的病变范围依靠术中解剖标记,结合肿瘤质地综合判断。但这类病灶往往累积范围较为广泛,位置深在且脑内结构缺乏易于识别的解剖标记,术中精准定位较为困难。且这种低级别胶质瘤常常和正常脑组织质地相似,所以术中手术医师往往迷路。2)神经导航技术: 将术前影像和患者体表注册,引导手术,但胶质瘤手术因为病变范围大,手术中脑脊液释放和肿瘤切除后脑组织移位,而导航内图像仍是术前的,所以会产生很大偏差。3)术中影像实时导航:有术中B超,CT级MR,其中术中MRI技术是当今最为精准的术中实时导航定位技术,可协助医生精准定位病灶切除范围。 术中磁共振手术室 术中情况
 柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1628人已读
柳夫义 主任医师 浙江大学医学院附属第二医院 神经外科1628人已读





